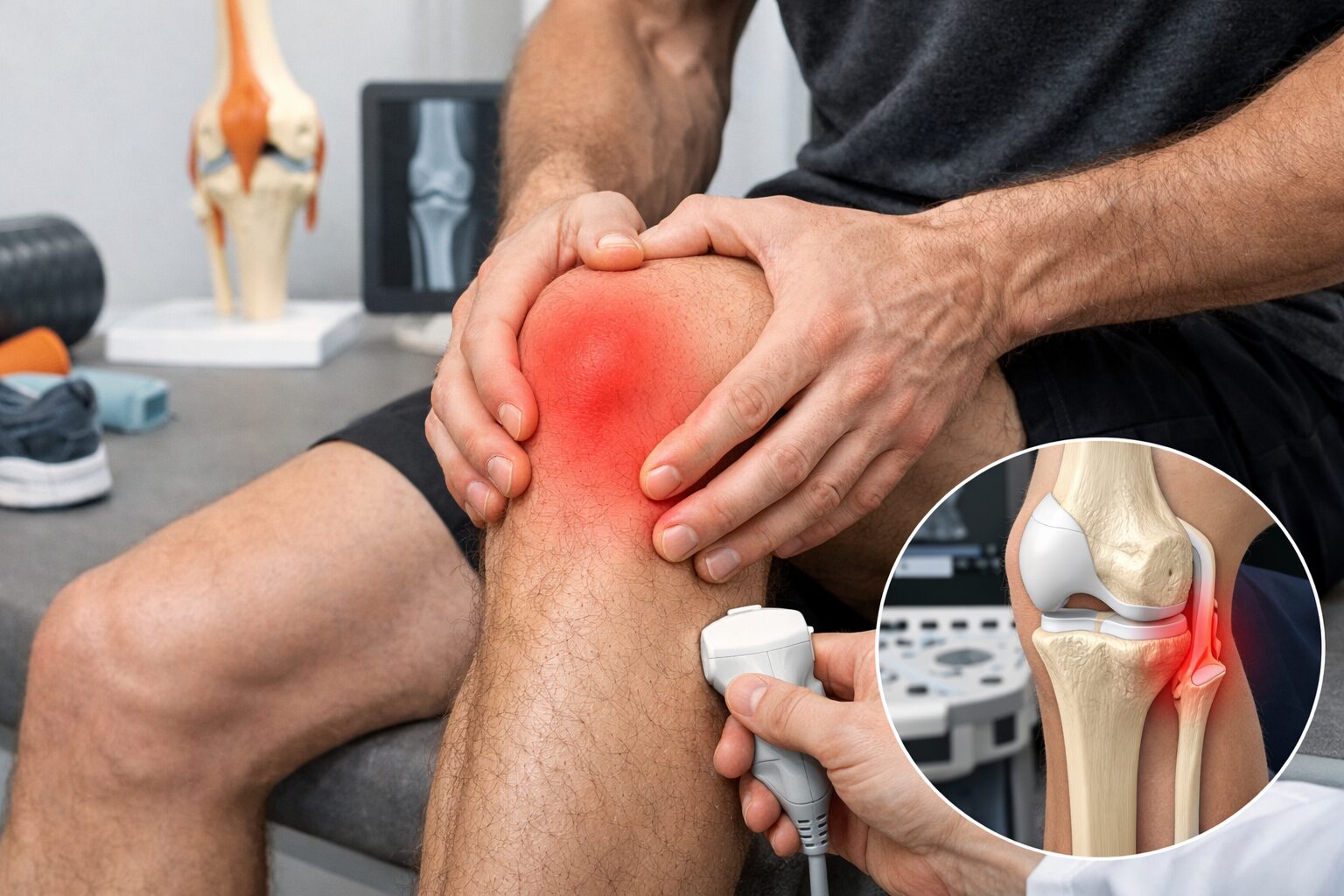
La douleur située sur la face externe du genou, au niveau de la fibula (ou péroné), touche fréquemment les sportifs, les amateurs d’activités debout prolongées et parfois les personnes sédentaires adoptant des positions compressives. Nous allons détailler ce qu’est cette douleur, les causes possibles, la manière dont on la diagnostique et les solutions concrètes pour calmer la douleur et réduire le risque de récidive.
En résumé :
Nous vous aidons à apaiser la douleur externe du genou liée à la fibula avec des gestes rapides et une rééducation ciblée, pour reprendre vos activités en confiance.
- Soulager dès maintenant : évitez les positions compressives (jambes croisées, accroupi), appliquez de la glace 10 à 15 minutes toutes les 2 à 3 heures durant 48 heures et adoptez un repos relatif.
- Quand consulter sans tarder : faiblesse du releveur du pied, fourmillements persistants au-delà de 48 heures ou douleur vive après choc, un examen clinique et une imagerie ciblée peuvent s’avérer indiqués.
- Stabiliser dans la durée : misez sur un renforcement progressif des fibulaires, de la hanche et du quadriceps, étirements de la bandelette ilio tibiale et proprioception, 2 à 3 fois par semaine avec une progression d’environ 10 %.
- Corriger les facteurs mécaniques : faites évaluer vos appuis, envisagez des semelles adaptées en cas de pronation excessive et travaillez l’alignement genou pied lors de la marche, de la course ou du vélo.
- Approches douces encadrées : automassages, yoga doux et, si vous le souhaitez, hijama en complément, avec hygiène rigoureuse et tarifs transparents, jamais en remplacement d’un avis médical.
Comprendre la douleur à la fibula et au genou
Avant d’explorer les causes, précisons quelques points anatomiques et biomécaniques pour situer le péroné et son rôle.
Qu’est-ce que la douleur à la fibula proche du genou ?
La fibula, ou péroné, est l’os latéral de la jambe, situé à l’extérieur du tibia. Sa tête se trouve juste sous et à l’extérieur de l’articulation du genou, en regard de la zone où passent plusieurs tendons et nerfs.
Si la douleur se localise autour de la tête du péroné, elle peut provenir soit d’une structure osseuse, soit d’un tendon, soit d’une irritation nerveuse. La proximité du nerf fibulaire commun explique pourquoi une atteinte locale provoque souvent des sensations d’élancement, de fourmillements ou une faiblesse dans le périmètre externe de la jambe.
Cette situation prend tout son sens lorsque l’on considère la fonction du péroné dans la marche et la stabilisation latérale. Il sert d’attache pour des muscles qui contrôlent la pronation du pied et la stabilité du genou, ce qui en fait un point sensible en cas de déséquilibre mécanique.
Causes possibles de la douleur à la fibula au genou
Plusieurs mécanismes peuvent générer une douleur au niveau du péroné proche du genou. Nous détaillons ci‑dessous les causes fréquentes, les signes associés et les premières mesures à adopter.
Compression du nerf fibulaire
La compression du nerf fibulaire survient souvent après une pression prolongée sur la région latérale du genou, par exemple en croisant les jambes, en portant des attelles serrées ou en restant agenouillé. Une position accroupie prolongée peut également provoquer une irritation.
Les symptômes incluent douleur locale, paresthésies (fourmillements) et parfois une faiblesse de l’extension dorsale du pied. Les mesures immédiates consistent à éviter les positions compressives, appliquer du repos et utiliser des anti-inflammatoires en relais si nécessaire. Une surveillance clinique s’impose si la faiblesse progresse.
Entre chaque cause nous ajoutons une transition pour faciliter la lecture et relier les mécanismes entre eux.
Traumatismes directs ou fractures
Un coup ou une chute sur la région latérale du genou peut provoquer une contusion, une fissure ou une fracture de la tête du péroné. Les fractures de fatigue, liées à un surentraînement, sont aussi possibles chez les sportifs.
On repère souvent une douleur vive localisée, un gonflement et une aggravation à l’effort. Les premiers gestes recommandés sont le repos, l’application de glace et la réduction des activités impactantes. L’imagerie (radiographie, puis éventuellement IRM) est nécessaire pour confirmer une fracture et définir la prise en charge.
Voici la suite des causes, centrée sur les structures tendineuses et la biomécanique.
Syndrome de l’essuie-glace (bandelette ilio-tibiale)
Le syndrome de la bandelette ilio-tibiale se manifeste par une friction latérale du genou, souvent chez les coureurs ou cyclistes. La bandelette frotte sur le condyle fémoral, provoquant douleur et inflammation au niveau externe du genou.
Ce trouble est fréquent en cas d’instabilité du pied ou d’un défaut d’alignement de la jambe. Les symptômes typiques sont une douleur aggravée en flexion-extension répétée et une sensibilité au niveau de la face externe. Le traitement repose sur le repos relatif, des étirements ciblés, du renforcement musculaire et une prise en charge en kinésithérapie.
Nous enchaînons avec les déséquilibres biomécaniques qui exposent la zone à des contraintes chroniques.
Déséquilibres biomécaniques
Une pronation excessive du pied, un désalignement du genou (valgus ou varus) ou une instabilité latérale augmentent la charge portée par les muscles péroniers. Ces déséquilibres modifient la répartition des forces et favorisent l’apparition de douleurs externes.
Ces facteurs provoquent une surcharge des muscles fibulaires et une irritation des tendons, souvent progressive. Les solutions incluent l’usage de semelles orthopédiques adaptées, une correction posturale et des exercices proprioceptifs pour rétablir l’équilibre plantaire et la stabilité du genou.
Passons maintenant aux atteintes tendineuses et dégénératives qui peuvent installer une douleur chronique.
Tendinopathie des fibulaires ou arthrose externe
La tendinopathie des muscles fibulaires résulte de contraintes répétées sur les tendons qui longent la face externe de la cheville et du genou. L’arthrose externe, moins fréquente, correspond à une usure articulaire localisée qui génère douleur et raideur.
Les signes sont souvent diffus, avec douleur à l’effort, sensibilité et parfois gonflement. Les mesures conservatrices efficaces débutent par un repos relatif, l’application de froid local, et un plan de renforcement progressif. En cas de douleur persistante, des infiltrations ou un recours à la chirurgie peuvent être envisagés après un bilan approfondi.
La hijama est parfois utilisée comme thérapie complémentaire pour soulager les douleurs locales et favoriser la circulation.
Enfin, il est utile d’ouvrir le regard vers les facteurs généraux qui peuvent favoriser ou aggraver la symptomatologie locale.
Facteurs systémiques ou associés
Des affections générales comme le diabète, des troubles métaboliques ou des pathologies du genou (par exemple une méniscopathie externe) peuvent fragiliser la région et rendre la récupération plus lente. Les carences en certaines vitamines et minéraux, notamment la vitamine B12 et le magnésium, influencent la sensibilité nerveuse et la résilience tissulaire.
Un bilan médical est recommandé lorsque la douleur persiste ou s’accompagne de signes généraux. Identifier une maladie associée ou une carence permet d’orienter le traitement et d’optimiser la réparation tissulaire en complément des soins locaux.
Pour celles et ceux qui souhaitent mieux comprendre le déroulement d’une séance de hijama, des ressources détaillées expliquent les étapes et précautions à connaître.
Diagnostic et évaluation
La démarche diagnostique combine l’examen clinique, des tests fonctionnels et, si besoin, des examens d’imagerie. Cette approche permet de différencier une atteinte nerveuse, tendineuse, osseuse ou une gêne mécanique.
Examen clinique et tests spécifiques
Le médecin ou le kinésithérapeute recherche la zone précise de douleur, évalue la force musculaire, la sensibilité et les amplitudes articulaires. Des tests comme la percussion de la tête du péroné, la mise en tension de la bandelette ilio-tibiale ou des manœuvres provoquant la compression du nerf fibulaire aident au diagnostic.
L’examen fonctionnel intègre l’observation de la marche, l’analyse de l’appui plantaire et des tests de proprioception. Ces éléments orientent vers un traitement adapté sans recourir systématiquement à l’imagerie.
Imagerie et examens complémentaires
Quand le doute persiste, les outils d’imagerie sont utiles. Une radiographie détecte une fracture; une échographie visualise une tendinopathie et une IRM clarifie les lésions ligamentaires, tendineuses ou osseuses. L’EMG peut être demandé si une atteinte nerveuse est suspectée.
Le choix de l’examen dépend des signes cliniques et du retentissement fonctionnel. Une imagerie ciblée évite les traitements inappropriés et confirme les décisions thérapeutiques.
Pour résumer visuellement les situations cliniques, voici un tableau synthétique des causes, signes et premières mesures.
| Cause | Signes principaux | Premières mesures | Examens recommandés |
|---|---|---|---|
| Compression du nerf fibulaire | Fourmillements, douleur latérale, parfois faiblesse | Éviter positions compressives, repos, glace | Examen clinique, EMG si persistant |
| Traumatisme / fracture | Douleur aiguë, gonflement, douleur à la palpation | Repos, glace, immobilisation éventuelle | Radiographie, IRM si besoin |
| Syndrome essuie-glace | Douleur lors de course, sensibilité externe | Repos relatif, étirements, kinésithérapie | Examen clinique, échographie |
| Déséquilibre biomécanique | Douleur chronique liée à l’effort, fatigue musculaire | Orthèses, renforcement, proprioception | Analyse de la marche, bilan podologique |
| Tendinopathie / arthrose | Douleur progressive, raideur, sensibilité | Glace, renforcement progressif, infiltration si nécessaire | Échographie, IRM |
Solutions et traitements
Le traitement s’adapte à la cause identifiée, au degré d’atteinte et aux objectifs fonctionnels. Nous privilégions d’abord les mesures conservatrices avant d’envisager une intervention.
Traitements conservateurs
Les mesures de première intention incluent le repos relatif, la modulation des activités, l’application de froid en phase aiguë et l’utilisation d’anti-inflammatoires selon l’avis médical. Ces gestes visent à réduire l’inflammation et la douleur.
La physiothérapie joue un rôle majeur: étirements, renforcement ciblé des fibulaires, travail de la bandelette ilio-tibiale, exercices de proprioception et corrections posturales. Un programme progressif et individualisé améliore la stabilité et diminue le risque de récidive.
Si vous envisagez la hijama, informez-vous sur la fréquence des séances adaptée à votre situation et aux objectifs thérapeutiques.
Options interventionnelles et chirurgicales
Lorsque les traitements conservateurs échouent ou en cas de lésion structurale confirmée, des options interventionnelles existent. Les infiltrations peuvent soulager une inflammation localisée et permettre une rééducation plus confortable.
En cas de fracture, d’instabilité majeure ou d’arthrose sévère, la chirurgie peut être nécessaire. La décision revient à l’orthopédiste, après imagerie et évaluation fonctionnelle. La chirurgie est réservée aux situations où le bénéfice fonctionnel justifie l’acte.
Parallèlement aux soins, l’éducation et le suivi sont indispensables pour limiter les rechutes et adapter les activités.
Prévention des douleurs à la fibula et au genou
Prévenir passe par l’action sur les facteurs mécaniques, la préparation physique et l’hygiène de vie. Voici des conseils concrets pour réduire la probabilité d’apparition de la douleur.
Renforcement musculaire régulier
Renforcer les fibulaires, les muscles de la hanche et le quadriceps améliore la stabilisation latérale du genou. Des exercices ciblés, intégrés à une routine hebdomadaire, corrigent les compensations et répartissent mieux les charges.
Un travail progressif, en charge contrôlée, limite le risque de surmenage. La cohérence dans l’entraînement prévaut sur l’intensité ponctuelle.
Échauffement et flexibilité
Un échauffement adapté avant l’effort augmente la tolérance des tissus. Des étirements de la bandelette ilio-tibiale, des mollets et des fibulaires réduisent les tensions locales.
Intégrer des techniques issues du yoga ou des automassages peut améliorer la souplesse et favoriser la récupération sans recourir systématiquement aux médicaments.
Correction posturale et proprioception
L’analyse de la posture et de l’appui plantaire permet d’identifier les déséquilibres. L’utilisation de semelles orthopédiques, associée à un travail proprioceptif, réduit les contraintes répétées sur la fibula et la face externe du genou.
Des exercices simples, réalisés régulièrement, restaurent l’équilibre entre les chaînes musculaires et diminuent la sollicitation des structures vulnérables.
En synthèse, la douleur à la fibula près du genou résulte souvent d’une combinaison de facteurs mécaniques, traumatiques et parfois systémiques. Une évaluation clinique fine, complétée par l’imagerie si nécessaire, guide des mesures allant du repos et de la rééducation à des interventions ciblées. Si la douleur persiste, consultez un spécialiste pour un bilan personnalisé.




